علائم دیابت در زنان شامل مجموعهای پیچیده از نشانههای عمومی و اختصاصی است که از تغییرات فیزیولوژیک در سطح قند خون تا اختلالات هورمونی و عفونتهای مکرر دستگاه تناسلی را در بر میگیرد و تشخیص آن نیازمند توجه به الگوهای بدنی خاصی مانند تشنگی شدید، تکرر ادرار، خستگی مفرط، تاری دید، خشکی واژن، سندرم تخمدان پلیکیستیک و عفونتهای قارچی مقاوم به درمان است. دیابت شیرین یک اختلال متابولیک مزمن است که در آن بدن توانایی تولید یا استفاده موثر از انسولین را از دست میدهد و این ناتوانی در زنان به دلیل تعاملات پیچیده با هورمونهای جنسی مانند استروژن و پروژسترون، تظاهرات بالینی متفاوتی نسبت به مردان ایجاد میکند. نوسانات هورمونی در دورههای مختلف زندگی زنان از جمله بلوغ، بارداری و یائسگی مستقیماً بر حساسیت سلولها به انسولین اثر میگذارند و مدیریت قند خون را با چالشهای منحصربهفردی مواجه میسازند. نکته بسیار حائز اهمیت در فیزیولوژی زنان دیابتی، افزایش چشمگیر خطر بیماریهای قلبی و عروقی است؛ آمارها نشان میدهند که زنان مبتلا به دیابت چهار برابر بیشتر از زنان غیردیابتی در معرض خطر بیماریهای قلبی هستند، در حالی که این نرخ در مردان تنها دو برابر است. این تفاوت فاحش ناشی از تغییرات پروفایل چربی و فشار خون در زنان دیابتی است که اثر محافظتی طبیعی هورمون استروژن بر قلب را خنثی میکند. بسیاری از زنان علائم اولیه مانند خستگی یا تغییرات خلقی را با فشارهای روزمره زندگی یا علائم یائسگی اشتباه میگیرند، در حالی که این نشانهها میتوانند هشداری برای نوسانات شدید قند خون باشند. شناخت دقیق تفاوت میان هیپوگلیسمی یا افت قند خون که با لرزش و تعریق سرد همراه است و هیپرگلیسمی یا افزایش قند خون که موضوع اصلی بحث ماست، برای مدیریت صحیح بیماری حیاتی است.
تفاوتهای جنسیتی و خطرات پنهان در علائم دیابت زنان
بررسی عمیقتر فیزیولوژی پایه نشان میدهد که چرا علائم دیابت در زنان با مردان متفاوت است و این تفاوت ریشه در تعاملات هورمونی دارد. هورمونهای زنانه به طور طبیعی در تنظیم حساسیت به انسولین نقش دارند و هرگونه اختلال در ترشح یا عملکرد آنها میتواند متابولیسم گلوکز را برهم بزند. یکی از خطرات پنهان که زنان دیابتی را تهدید میکند، خاموش بودن علائم قلبی در آنها است؛ برخلاف مردان که اغلب درد قفسه سینه شدید را تجربه میکنند، زنان ممکن است حملات قلبی ناشی از عوارض دیابت را تنها با تنگی نفس خفیف یا خستگی مفرط احساس کنند که این امر منجر به تأخیر در تشخیص و درمان میشود. علاوه بر این، وجود بیماریهای زمینهای مانند مقاومت به انسولین میتواند سالها قبل از بروز دیابت آشکار، آسیبهای عروقی را آغاز کند. درک این نکته ضروری است که دیابت در زنان صرفاً یک بیماری متابولیک مربوط به قند نیست، بلکه یک تهدید سیستمیک است که تمام ارگانهای حیاتی را تحت تأثیر قرار میدهد. مدیریت این شرایط نیازمند نظارت دقیق پزشکی است و مشورت با یک پزشک غدد میتواند مسیر تشخیص و کنترل عوارض را هموارتر کند. زنان باید آگاه باشند که نوسانات قند خون میتواند چرخههای قاعدگی را نامنظم کرده و حتی بر باروری آنها اثر منفی بگذارد، موضوعی که اغلب نادیده گرفته میشود.
عفونتهای قارچی و ادراری به عنوان نشانههای اختصاصی
یکی از بارزترین و شاید آزاردهندهترین علائم دیابت در زنان، بروز عفونتهای مکرر در ناحیه تناسلی و دستگاه ادراری است. قارچهای مخمری به ویژه گونه کاندیدا آلبیکانس، علاقه زیادی به محیطهای شیرین و مرطوب دارند. زمانی که سطح قند خون در یک زن افزایش مییابد، بدن تلاش میکند تا گلوکز اضافی را از طریق ادرار و ترشحات مخاطی دفع کند. این فرایند باعث میشود که محیط واژن و مجاری ادراری سرشار از قند شود و بستری ایدهآل برای رشد تصاعدی و غیرقابل کنترل قارچها فراهم گردد. برخلاف عفونتهای معمولی که با درمانهای رایج دارویی به سرعت بهبود مییابند، عفونتهای ناشی از دیابت کنترلنشده ماهیتی راجعه و مقاوم به درمان دارند. این بدان معناست که بیمار ممکن است پس از تکمیل دوره درمان، مجدداً در فاصله کوتاهی دچار علائم شود، زیرا منبع تغذیه قارچها یعنی قند بالا همچنان پابرجاست. علاوه بر قارچها، باکتریها نیز از این محیط شیرین برای تکثیر استفاده میکنند و به همین دلیل عفونتهای دستگاه ادراری یا یوتیآی در زنان دیابتی شیوع بسیار بالاتری دارد.
ارتباط سطح قند خون بالا با تغییرات فلور طبیعی واژن نیز جنبه دیگری از این مشکل است. در شرایط عادی، باکتریهای مفید مانند لاکتوباسیلها محیط واژن را اسیدی نگه داشته و از رشد میکروبهای بیماریزا جلوگیری میکنند. اما در دیابت، تعادل پیاچ واژن به هم میخورد و سیستم ایمنی بدن که وظیفه مقابله با عوامل بیماریزا را دارد، به دلیل قند خون بالا تضعیف میشود. گلبولهای سفید در محیطهای با قند بالا کارایی خود را در فاگوسیتوز یا بیگانهخواری از دست میدهند و این امر به باکتریها و قارچها اجازه میدهد تا به راحتی بر سد دفاعی بدن غلبه کنند. سوزش ادرار در این بیماران لزوماً نشانه عفونت باکتریایی نیست و گاهی ناشی از التهاب بافتی و خشکی مخاط واژن در اثر قند بالاست. تشخیص دقیق تفاوت میان تکرر ادرار ناشی از عفونت و تکرر ادرار ناشی از دفع قند یا پلییوری بسیار حیاتی است؛ در عفونت معمولاً حجم ادرار کم اما همراه با درد و سوزش است، در حالی که در پلییوری ناشی از قند بالا، حجم ادرار زیاد است. زنانی که با خارشهای مداوم و بدون دلیل در ناحیه تناسلی مواجه میشوند و درمانهای موضعی پمادهای ضدقارچ پاسخ مناسبی نمیدهند، باید حتماً سطح قند خون خود را بررسی کنند، زیرا این خارش اغلب اولین زنگ خطر برای دیابت نوع دو تشخیص داده نشده است.
سندرم تخمدان پلیکیستیک و اختلالات جنسی
بررسی رابطه میان سندرم تخمدان پلیکیستیک و علائم دیابت در زنان پرده از یک ارتباط دوطرفه و پیچیده برمیدارد. سندرم تخمدان پلیکیستیک که با نام اختصاری پیسیاواس شناخته میشود، یکی از شایعترین اختلالات هورمونی در زنان سنین باروری است و ارتباط تنگاتنگی با مقاومت به انسولین دارد. آمارها نشان میدهند که حدود هفتاد درصد از زنان مبتلا به این سندرم، دارای درجاتی از مقاومت به انسولین هستند، به این معنی که سلولهای بدن آنها پاسخ مناسبی به هورمون انسولین نمیدهند و پانکراس مجبور به تولید مقادیر بیشتری از این هورمون میشود. این افزایش سطح انسولین در خون یا هیپرانسولینمی، تخمدانها را تحریک به تولید هورمونهای مردانه یا آندروژنها میکند که نتیجه آن بروز علائمی مانند پرمویی، آکنه و بینظمی قاعدگی است. بنابراین، پیسیاواس نه تنها یک بیماری زنان، بلکه یک وضعیت پیشدیابتی محسوب میشود که خطر ابتلا به دیابت نوع دو را به شدت افزایش میدهد. زنانی که با علائم این سندرم مواجه هستند باید آگاه باشند که درمان آنها تنها به تنظیم هورمونهای جنسی محدود نمیشود و مدیریت متابولیسم قند بخش جداییناپذیر از روند درمانی آنهاست.
در کنار مسائل هورمونی، دیابت تأثیرات مستقیمی بر سلامت و عملکرد جنسی زنان دارد که متأسفانه اغلب به دلایل فرهنگی یا شرم، کمتر مورد بحث قرار میگیرد. نوروپاتی دیابتی یا آسیب به اعصاب محیطی که ناشی از قند خون بالای مزمن است، میتواند اعصاب ناحیه لگن و تناسلی را درگیر کند. این آسیب عصبی منجر به کاهش حس در ناحیه کلیتوریس و واژن میشود و رسیدن به ارگاسم را برای زن دشوار یا غیرممکن میسازد. علاوه بر کاهش حس، آسیب به عروق خونی کوچک در اثر دیابت باعث کاهش جریان خون به بافتهای تناسلی میشود. جریان خون کافی برای ایجاد لغزندگی و ترشحات طبیعی واژن در حین تحریک جنسی ضروری است و فقدان آن منجر به خشکی واژن میشود. خشکی واژن نه تنها میل جنسی را سرکوب میکند، بلکه باعث ایجاد درد شدید در هنگام مقاربت یا دیسپارونیا میشود. این چرخه معیوب از درد فیزیکی و ناتوانی در ارگاسم، به مرور زمان منجر به کاهش شدید میل جنسی یا هایپوسکشوالیتی میشود که بسیاری از زنان به اشتباه آن را به مسائل روانی یا سردمزاجی نسبت میدهند، در حالی که ریشه اصلی آن یک مشکل فیزیولوژیک قابل مدیریت است.
دیابت بارداری و هشدارهای حیاتی برای مادر و جنین
دوران بارداری یکی از حساسترین مقاطع زمانی برای بروز اختلالات قند خون در زنان است و دیابت بارداری به عنوان یک وضعیت موقت اما پرخطر نیازمند توجه ویژه است. این نوع دیابت معمولاً در نیمه دوم بارداری و بین هفتههای بیست و چهارم تا بیست و هشتم ظاهر میشود. مکانیسم ایجاد آن به عملکرد جفت باز میگردد؛ جفت در دوران بارداری هورمونهای متعددی را برای حفظ و رشد جنین ترشح میکند که برخی از آنها عملکردی متضاد با انسولین دارند و باعث ایجاد مقاومت به انسولین در بدن مادر میشوند. در شرایط طبیعی، لوزالمعده مادر با تولید انسولین بیشتر این مقاومت را خنثی میکند، اما اگر توانایی تولید انسولین کافی نباشد، سطح قند خون بالا رفته و دیابت بارداری شکل میگیرد. بسیاری از زنان ممکن است هیچ علامت مشخصی نداشته باشند و بیماری تنها از طریق تست تحمل گلوکز تشخیص داده شود، اما علائمی مانند تشنگی بیش از حد که فراتر از تشنگی عادی بارداری است، تکرر ادرار بسیار شدید و خستگی غیرقابل توجیه میتوانند نشانههای هشداردهنده باشند.
خطرات دیابت بارداری تنها محدود به مادر نیست و جنین را نیز به شدت تحت تأثیر قرار میدهد. گلوکز موجود در خون مادر به راحتی از جفت عبور کرده و وارد گردش خون جنین میشود، اما انسولین مادر قادر به عبور از جفت نیست. در نتیجه، لوزالمعده جنین برای مقابله با این حجم عظیم قند، مجبور به تولید مقادیر زیادی انسولین میشود. انسولین یک هورمون آنابولیک یا سازنده است و سطح بالای آن باعث رشد بیش از حد بافتهای چربی و عضلانی در جنین میشود که به پدیدهای به نام ماکروزومی یا نوزاد بزرگجثه میانجامد. نوزادان ماکروزوم معمولاً وزنی بالای چهار کیلوگرم دارند که زایمان طبیعی را دشوار و خطر آسیبهای زایمانی یا نیاز به سزارین را افزایش میدهد. علاوه بر این، نوزاد پس از تولد و قطع ارتباط با منبع قند مادر، همچنان دارای سطح بالای انسولین است که میتواند منجر به افت شدید قند خون یا هیپوگلیسمی در ساعات اولیه تولد شود. نکته مهم دیگر این است که دیابت بارداری معمولاً پس از زایمان برطرف میشود، اما زنانی که این شرایط را تجربه کردهاند، تا پنجاه درصد بیشتر در معرض خطر ابتلا به دیابت نوع دو در سالهای آتی زندگی خود هستند و باید پایشهای سالانه قند خون را جدی بگیرند.
تفاوت علائم در دیابت نوع یک و نوع دو و نشانههای پوستی
تفکیک علائم دیابت بر اساس نوع بیماری به درک بهتر تغییرات بدن کمک میکند، زیرا پاتولوژی دیابت نوع یک و دو کاملاً متفاوت است. در دیابت نوع یک که یک بیماری خودایمنی است و شروعی ناگهانی و طوفانی دارد، سلولهای بتا در پانکراس تخریب شده و انسولین تولید نمیشود. یکی از علائم کلاسیک و هشداردهنده در این نوع دیابت که در زنان نیز دیده میشود، کاهش وزن شدید و ناگهانی است. با وجود اینکه بیمار اشتهای زیادی دارد و غذای زیادی مصرف میکند یا پلیفاژی، بدن به دلیل فقدان انسولین نمیتواند گلوکز را وارد سلولها کند تا به انرژی تبدیل شود. در نتیجه، سلولها در وضعیت گرسنگی مطلق قرار میگیرند و بدن برای تأمین انرژی حیاتی خود ناچار به سوزاندن ذخایر چربی و تجزیه بافتهای عضلانی میشود. این فرایند کاتابولیک منجر به لاغری مفرط و تولید مواد زائدی به نام کتون میشود که در صورت تجمع، وضعیت اورژانسی کتواسیدوز دیابتی را ایجاد میکند که با بوی تنفس میوهای، تهوع و درد شکم مشخص میشود.
در مقابل، دیابت نوع دو شروعی تدریجی و خاموش دارد و علائم آن ممکن است سالها پنهان بمانند. در این نوع دیابت، مشکل اصلی مقاومت به انسولین است و بدن همچنان انسولین تولید میکند. یکی از نشانههای پوستی بسیار مهم و اختصاصی که در زنان مبتلا به مقاومت به انسولین و دیابت نوع دو دیده میشود، آکانتوزیس نیگریکانس است. این عارضه پوستی به صورت لکههای تیره، مخملی و ضخیم شده در نواحی چیندار بدن مانند پشت گردن، زیر بغل، کشاله ران و زیر سینهها ظاهر میشود. سطح بالای انسولین در خون باعث تحریک تکثیر سلولهای پوستی و افزایش تولید رنگدانه ملانین میشود که منجر به ایجاد این تغییرات ظاهری میگردد. بسیاری از زنان این تیرگیها را به عدم رعایت بهداشت یا اصطکاک لباس نسبت میدهند، در حالی که این یک علامت بالینی قطعی برای خطر دیابت است. علاوه بر این، خشکی شدید پوست و خارشهای مزمن ناشی از اختلال در گردش خون و کاهش فعالیت غدد عرق و چربی پوست از دیگر علائم پوستی دیابت هستند. همچنین، تأخیر در بهبود زخمها و بریدگیهای جزئی به دلیل آسیب به عروق ریز و کاهش اکسیژنرسانی به بافتها، نشانهای جدی از بالا بودن مزمن قند خون است که نباید نادیده گرفته شود.
علائم عمومی، نوسانات خلقی و تشخیص افتراقی
علائم عمومی دیابت در زنان اغلب با نشانههای خستگی روزمره یا سایر بیماریها همپوشانی دارد که تشخیص را دشوار میکند. تاری دید یکی از این علائم مشترک است که مکانیسم جالبی دارد؛ زمانی که غلظت گلوکز در خون بالا میرود، خاصیت اسمزی آن باعث کشیده شدن آب از بافتهای مختلف بدن از جمله عدسی چشم میشود. این تغییر در محتوای آب عدسی، باعث تورم و تغییر شکل آن شده و توانایی تطابق و تمرکز چشم را مختل میکند. خوشبختانه این تاری دید معمولاً با کنترل قند خون و بازگشت مایعات به حالت تعادل، قابل برگشت است. خستگی مفرط و بیحالی نیز از دیگر شکایات شایع است که ناشی از ناتوانی سلولها در دریافت سوخت اصلی خود یعنی گلوکز است. وقتی سلولها گرسنه باشند، فرد علیرغم استراحت کافی، احساس ضعف و انرژی پایین دارد.
نوسانات خلقی و تأثیرات روانی دیابت در زنان نیز بسیار قابل توجه است. نوسانات شدید قند خون مستقیماً بر عملکرد مغز و تعادل انتقالدهندههای عصبی تأثیر میگذارد. افت و خیزهای قند میتواند باعث تحریکپذیری، اضطراب، و حتی افسردگی شود. مطالعات نشان میدهند که زنان دیابتی دو برابر بیشتر از مردان در معرض افسردگی هستند. این نوسانات خلقی ممکن است علائم سندرم پیش از قاعدگی را تشدید کند و تمایز بین تغییرات هورمونی طبیعی و اثرات دیابت را دشوار سازد. تشخیص افتراقی در اینجا اهمیت زیادی پیدا میکند؛ برای مثال، علائم یائسگی مانند گرگرفتگی و تعریق شبانه شباهت زیادی به علائم افت قند خون یا هیپوگلیسمی دارند. در هر دو حالت فرد دچار تپش قلب، تعریق و احساس بیقراری میشود، اما درمان آنها کاملاً متفاوت است. همچنین بیماری کمکاری تیروئید که در زنان شایع است، با علائمی نظیر خستگی، افزایش وزن و خشکی پوست همراه است که دقیقاً مشابه علائم دیابت نوع دو میباشد. بنابراین، انجام آزمایش خون و بررسی هموگلوبین ایوانسی که میانگین قند سه ماهه را نشان میدهد، معیار طلایی برای تفکیک این شرایط از یکدیگر است. درمان دیابت در زنان نیازمند رویکردی چندجانبه شامل تغییر سبک زندگی، مدیریت استرس، استفاده از داروهایی مانند متفورمین برای کاهش مقاومت به انسولین و در موارد پیشرفته تزریق انسولین است تا از عوارض بلندمدت جلوگیری شود.رباره دیابت، سنگ بنای مدیریت موفق این بیماری مزمن و پیچیده است.
سلامت روان و تأثیرات سیستمیک بر گوارش و خواب
ارتباط میان سلامت روان و علائم دیابت در زنان فراتر از یک همزمانی ساده است و ریشه در تغییرات بیوشیمیایی مغز دارد که ناشی از نوسانات مداوم سطح گلوکز خون است. هنگامی که قند خون از تعادل خارج میشود، تولید و عملکرد انتقالدهندههای عصبی حیاتی مانند سروتونین و دوپامین که مسئول تنظیم خلقوهو و احساس آرامش هستند، دچار اختلال میگردد. آمارها حاکی از آن است که زنان مبتلا به دیابت تقریباً دو برابر بیشتر از مردان همتای خود و زنان غیردیابتی در معرض ابتلا به افسردگی ماژور قرار دارند. این وضعیت تنها به غمگینی یا افسردگی بالینی محدود نمیشود، بلکه پدیدهای به نام «دیسترس دیابت» یا فرسودگی روانی ناشی از مدیریت بیماری را نیز شامل میشود. دیسترس دیابت نتیجه فشار روانی مداوم برای پایش قند خون، نگرانی از عوارض آینده و محدودیتهای رژیم غذایی است که میتواند منجر به خستگی ذهنی شدید و رها کردن روند درمان شود. علاوه بر این، نوسانات شدید قند خون یا همان بالا و پایین شدنهای ناگهانی، مستقیماً بر مراکز کنترل احساسات در مغز اثر گذاشته و باعث بروز تحریکپذیری، اضطراب بیدلیل و نوسانات خلقی شدید میشود که گاهی با علائم سندرم پیش از قاعدگی اشتباه گرفته میشود و تفکیک آنها نیازمند دقت بالینی است.
در کنار مسائل خلقی، اختلالات خوردن و مشکلات گوارشی در زنان دیابتی شیوع قابل توجهی دارد که ناشی از تعامل پیچیده میان انسولین و هورمونهای سیری و گرسنگی است. شیوع اختلالاتی مانند پرخوری عصبی یا بولیمیا در زنان مبتلا به دیابت نوع یک بیشتر دیده میشود، زیرا برخی بیماران ممکن است از تزریق انسولین خودداری کنند تا با دفع قند از ادرار، وزن کم کنند؛ پدیدهای خطرناک که به آن «دیابولیمیا» گفته میشود. از سوی دیگر، گاستروپارزی یا فلج معده که ناشی از آسیب عصب واگ در اثر قند خون بالاست، باعث میشود غذا مدت طولانیتری در معده باقی بماند و منجر به تهوع، نفخ و نوسانات غیرقابل پیشبینی قند خون پس از غذا خوردن شود. همچنین، اختلالات خواب از جمله سندرم پای بیقرار و آپنه انسدادی خواب در زنان دیابتی بسیار شایع است. درد و گزگز ناشی از نوروپاتی میتواند خواب شبانه را مختل کند و کمخوابی حاصله، با افزایش هورمون استرس یا کورتیزول، مقاومت به انسولین را تشدید کرده و کنترل قند خون روز بعد را دشوارتر میسازد، که این خود یک چرخه معیوب فیزیولوژیک ایجاد میکند.
شناسایی علائم عمومی و خاموش با رویکرد فیزیولوژیک
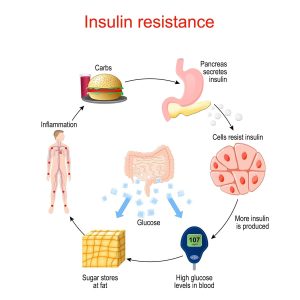
علائم عمومی دیابت که اغلب به عنوان علائم کلاسیک شناخته میشوند، در زنان ممکن است با تظاهراتی ظاهر شوند که به راحتی با خستگی ناشی از مسئولیتهای متعدد زندگی یا افزایش سن اشتباه گرفته شوند. مکانیسم ایجاد پرنوشی یا پلیدیپسی و پرادراری یا پلییوری، در واقع تلاش سیستمیک بدن برای بازگرداندن تعادل اسمزی خون است. زمانی که غلظت گلوکز در خون از حد آستانه کلیوی (معمولاً ۱۸۰ میلیگرم در دسیلیتر) فراتر میرود، کلیهها توانایی بازجذب قند را از دست میدهند و گلوکز وارد ادرار میشود. خاصیت اسمزی گلوکز باعث میشود که مقادیر زیادی آب از بافتهای بدن به داخل لولههای کلیوی کشیده شود تا این قند دفع گردد. این فرایند منجر به کمآبی شدید سلولی یا دهیدراتاسیون میشود که مغز آن را به صورت تشنگی مفرط و خشکی دهان تفسیر میکند. بنابراین، نوشیدن آب زیاد در اینجا یک واکنش جبرانی است، نه علت تکرر ادرار. در زنانی که مشغله زیادی دارند، این سیکل معیوب ممکن است نادیده گرفته شود و خستگی ناشی از کمآبی به حساب کار زیاد گذاشته شود.
کاهش وزن ناگهانی و غیرقابل توجیه، یکی دیگر از علائم هشداردهنده است که بیشتر در دیابت نوع یک دیده میشود، اما مکانیسم آن بسیار آموزنده است. در غیاب انسولین، گلوکز موجود در خون نمیتواند وارد سلولها شود تا به عنوان سوخت مصرف گردد. سلولها با وجود اینکه در دریایی از قند شناور هستند، در وضعیت گرسنگی مطلق یا «گرسنگی سلولی» به سر میبرند. برای بقا، بدن وارد فاز کاتابولیک یا تخریبی میشود و شروع به تجزیه ذخایر چربی و پروتئینهای عضلانی میکند تا انرژی تولید نماید. این فرایند منجر به لاغری سریع و تحلیل عضلات میشود که اغلب با اشتهای زیاد یا پلیفاژی همراه است. در مقابل، در دیابت نوع دو که با مقاومت به انسولین همراه است، انسولین در خون وجود دارد و مانع از تجزیه شدید چربیها میشود، بنابراین بیماران معمولاً نه تنها لاغر نمیشوند، بلکه با افزایش وزن و دشواری در کاهش آن مواجه هستند. تاری دید نیز که یکی از علائم شایع است، ناشی از ورود مایعات به عدسی چشم به دلیل فشار اسمزی قند بالاست که باعث تورم عدسی و تغییر ضریب شکست نور میشود و خوشبختانه با کنترل قند برگشتپذیر است.
تشخیص افتراقی: تمایز دیابت از یائسگی و بیماریهای تیروئید
یکی از چالشبرانگیزترین مراحل در تشخیص دیابت در زنان میانسال، همپوشانی علائم این بیماری با تغییرات فیزیولوژیک دوران یائسگی و اختلالات تیروئید است. بسیاری از زنان علائمی مانند گرگرفتگی، تعریق شبانه و تپش قلب را صرفاً به یائسگی نسبت میدهند، در حالی که این نشانهها شباهت حیرتانگیزی با علائم افت قند خون یا هیپوگلیسمی دارند. در هر دو حالت، سیستم عصبی سمپاتیک فعال میشود و بدن با تعریق و افزایش ضربان قلب واکنش نشان میدهد. تفاوت کلیدی در این است که در هیپوگلیسمی، فرد معمولاً احساس لرزش درونی، گرسنگی شدید و گیجی دارد و با مصرف قند علائم به سرعت بهبود مییابد، اما گرگرفتگی یائسگی واکنشی به نوسانات استروژن است و به مصرف قند پاسخ نمیدهد. علاوه بر این، خشکی واژن و کاهش میل جنسی که از عوارض شایع یائسگی است، در دیابت نیز به دلیل آسیب عروقی و عصبی رخ میدهد. عدم تشخیص صحیح میتواند منجر به درمانهای هورمونی غیرضروری شود در حالی که مشکل اصلی یعنی نوسان قند خون، پنهان و درماننشده باقی میماند.
بیماریهای تیروئید به ویژه کمکاری تیروئید یا هیپوتیروئیدیسم، یکی دیگر از مقلدان بزرگ علائم دیابت در زنان هستند. هر دو بیماری میتوانند باعث خستگی مفرط، افزایش وزن، خشکی پوست و ریزش مو شوند. با این حال، تفاوتهای ظریفی وجود دارد؛ برای مثال، در کمکاری تیروئید فرد معمولاً احساس سرما میکند، در حالی که در دیابت ممکن است دچار تعریق غیرعادی شود. همچنین ادم یا ورم ناشی از تیروئید معمولاً عمومی است، اما ورم ناشی از دیابت بیشتر در پاها و به دلیل نارسایی کلیوی یا قلبی رخ میدهد. برای رسیدن به یک تشخیص قطعی و تفکیک این شرایط پیچیده از یکدیگر، مراجعه به دکتر داخلی و انجام آزمایشهای دقیق خون از جمله اندازهگیری هموگلوبین ایوانسی (HbA1c) که میانگین قند سه ماهه را نشان میدهد و آزمایشهای پنل تیروئید (TSH) ضروری است. این آزمایشها به پزشک اجازه میدهد تا با قطعیت منشأ متابولیک علائم را شناسایی کرده و از تداخلات درمانی جلوگیری کند. برای اطلاعات بیشتر به مطلب تفسیر آزمایش تیروئید TSH مراجعه کنید.
راهکارهای درمانی و مدیریت جامع
مدیریت دیابت در زنان نیازمند یک رویکرد چندوجهی است که فراتر از کنترل صرف قند خون میرود و شامل اصلاح سبک زندگی، دارودرمانی و مراقبت از سلامت روان است. سنگ بنای درمان، تغییر در عادات روزمره با هدف کاهش مقاومت به انسولین است. تحقیقات نشان دادهاند که کاهش تنها پنج تا هفت درصد از وزن بدن میتواند تأثیر شگرفی در بهبود حساسیت به انسولین و تنظیم چرخه قاعدگی داشته باشد. رژیم غذایی باید بر کاهش کربوهیدراتهای ساده و افزایش مصرف فیبر و پروتئین متمرکز باشد تا از نوسانات شدید قند پس از وعدههای غذایی جلوگیری شود. ورزش منظم، بهویژه تمرینات مقاومتی که توده عضلانی را افزایش میدهند، باعث میشود عضلات گلوکز را بدون نیاز شدید به انسولین جذب کنند. داروی متفورمین اغلب به عنوان خط اول درمان دارویی در دیابت نوع دو و حتی در سندرم تخمدان پلیکیستیک تجویز میشود، زیرا با کاهش تولید قند در کبد و افزایش حساسیت سلولی، به کنترل بیماری کمک میکند.
در مراحل پیشرفتهتر یا در دیابت نوع یک، استفاده از انسولن درمانی اجتنابناپذیر است و باید با آموزش دقیق در مورد دوزاژ و زمان تزریق همراه باشد تا از خطراتی مانند افت قند خون جلوگیری شود. مدیریت استرس نیز بخش جداییناپذیر درمان است، زیرا هورمونهای استرس مانند کورتیزول و آدرنالین اثرات انسولین را خنثی میکنند. تکنیکهای آرامسازی، یوگا و مشاوره روانشناختی میتوانند به کاهش «دیسترس دیابت» کمک کنند. همچنین، زنان دیابتی باید مراقبتهای ویژهای از پوست و پاهای خود داشته باشند، زیرا اختلال در گردش خون و حس لامسه میتواند زخمهای کوچک را به عفونتهای جدی تبدیل کند. چکاپهای منظم چشمپزشکی، بررسی عملکرد کلیه و پایش فشار خون و چربی خون، برای پیشگیری از عوارض قلبی و عروقی که قاتل خاموش زنان دیابتی هستند، حیاتی است. در نهایت، درمان دیابت یک مسیر پویاست که باید متناسب با مراحل مختلف زندگی زن، از بارداری تا یائسگی، تطبیق داده شود.